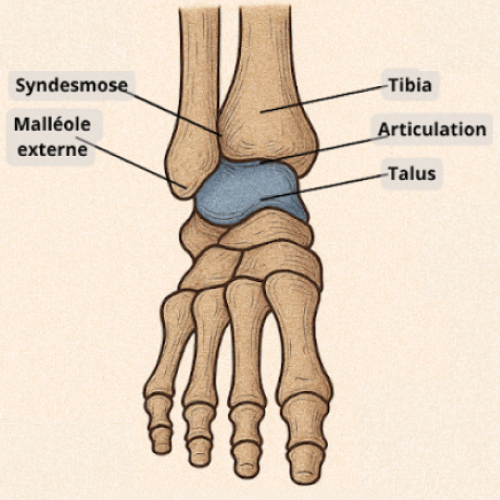
Interventions de la cheville
La cheville est une articulation complexe qui supporte l’intégralité du poids du corps, rendant toute lésion ou déformation particulièrement handicapante. Parmi les pathologies fréquentes, on retrouve l’arthrose, qui peut nécessiter une prothèse de cheville pour préserver la mobilité, ou une arthrodèse pour fusionner l’articulation et soulager les douleurs. Une autre option, l'ostéotomie supra-malléolaire, permet de corriger l'axe de la cheville pour répartir les charges de manière plus équilibrée. L'instabilité chronique de cheville, souvent causée par des entorses répétées, peut être traitée par une ligamentoplastie anatomique sous arthroscopie. Les lésions ostéochondrales du talus, quant à elles, peuvent être traitées soit par arthroscopie, soit par une chirurgie à ciel ouvert avec une ostéotomie malléolaire pour réparer les zones abîmées.
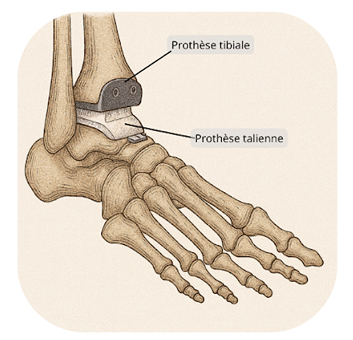
Prothèse Totale de Cheville en Ambulatoire : Précision et Récupération Rapide grâce aux Guides de Coupe sur Mesure
La prothèse totale de cheville est une intervention chirurgicale visant à remplacer l’articulation usée ou endommagée par une prothèse, restaurer la mobilité et soulager les douleurs causées par l'arthrose ou d'autres pathologies. Aujourd’hui, cette opération peut être réalisée en ambulatoire, permettant aux patients de rentrer chez eux le jour même. Grâce à la technologie des guides de coupe sur mesure, la prothèse s’adapte parfaitement à l’anatomie du patient, garantissant une plus grande précision et une meilleure récupération.
Guides de coupe sur mesure
En complément de la planification en 3D, des guides de coupe sur mesure sont fabriqués à partir des images obtenues par scanner. Ces instruments sur mesure permettent au chirurgien de réaliser des coupes osseuses d’une précision millimétrique, garantissant que l’implant s’intègre parfaitement à l’anatomie de la cheville. Cette technique améliore la précision de l’opération et réduit le risque d’erreurs, tout en optimisant les résultats fonctionnels pour le patient.
Déroulement de la chirurgie
La pose d’une prothèse totale de cheville se fait sous anesthésie générale ou locorégionale. L'intervention dure en moyenne 1 à 2 heures.
Pendant l’opération, les guides de coupe sur mesure sont utilisés pour préparer les surfaces articulaires et assurer que la prothèse est parfaitement ajustée. Une fois les coupes osseuses réalisées, la prothèse est implantée, et les parties articulaires endommagées sont remplacées par des composants métalliques et un insert en polyéthylène, qui restaurent la mobilité et fonction articulaire.
Récupération accélérée et prise en charge en ambulatoire
Grâce à la chirurgie mini-invasive et à l’utilisation des guides de coupe sur mesure, la récupération après une prothèse totale de cheville est rapide, et l’intervention peut être réalisée en ambulatoire. Les patients peuvent rentrer chez eux le jour même de l’opération, avec des instructions précises pour la gestion de la douleur et le suivi postopératoire.
La rééducation commence rapidement après l'intervention, avec des exercices pour restaurer la mobilité et renforcer les muscles de la cheville. En général, une attelle ou botte de marche est portée pendant quelques semaines pour protéger l’articulation, et la reprise de l'appui complet est possible après 3 semaines.
Avantages des guides de coupe sur mesure
- Précision chirurgicale : Les guides de coupe sur mesure permettent des coupes osseuses extrêmement précises, garantissant une prothèse parfaitement ajustée.
- Réduction des complications : Grâce à la personnalisation de la prothèse, le risque d'alignement incorrect ou de complications est réduit.
- Récupération plus rapide : La chirurgie mini-invasive et la prise en charge en ambulatoire permettent une récupération plus rapide et un retour plus précoce aux activités quotidiennes.
Durabilité accrue : L'ajustement précis de la prothèse grâce aux guides de coupe permet d'optimiser sa longévité et de réduire les risques de réintervention.
Quand consulter ?
Si vous souffrez de douleurs chroniques à la cheville, d'arthrose ou d'une perte de mobilité, il est conseillé de consulter un orthopédiste pour évaluer la situation. Une prothèse totale de cheville peut offrir une solution efficace pour améliorer votre qualité de vie et retrouver une mobilité fonctionnelle.
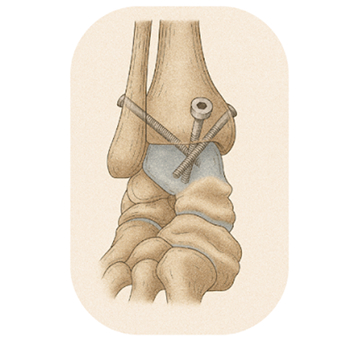
Arthrodèse de Cheville : Stabilisation et Soulagement des Douleurs par Fusion Articulaire
L'arthrodèse de cheville est une intervention chirurgicale visant à fusionner les os de l'articulation de la cheville afin d'éliminer les douleurs causées par des pathologies telles que l'arthrose, les traumatismes ou les déformations sévères. En bloquant l’articulation, l’arthrodèse permet de soulager efficacement la douleur tout en conservant une mobilité fonctionnelle grâce aux autres articulations du pied. Cette chirurgie peut être réalisée sous arthroscopie ou à ciel ouvert, selon le cas clinique et l’état de l’articulation.
Indications de l’arthrodèse de cheville
L'arthrodèse de cheville est indiquée pour les patients souffrant de douleurs chroniques et sévères liées à :
- Arthrose avancée (usure complète du cartilage de la cheville).
- Séquelles de traumatismes, telles que des fractures mal consolidées.
- Instabilité chronique de cheville ou malformations sévères qui ne peuvent être corrigées par d'autres traitements.
- Échecs de traitements conservateurs comme les prothèses ou les traitements médicamenteux.
Cette intervention est souvent proposée lorsque la mobilité de l’articulation est déjà limitée par la douleur, et que la fusion des os n’aggravera pas cette perte de mobilité.
Arthrodèse sous arthroscopie
L’arthrodèse sous arthroscopie est une technique mini-invasive qui permet de fusionner les os de la cheville avec des incisions très réduites. Cette approche offre plusieurs avantages :
- Moins d’agression pour les tissus mous (muscles, tendons, peau).
- Cicatrices plus petites et donc esthétiquement plus discrètes.
- Moins de douleurs post-opératoires grâce à la réduction de l'agression chirurgicale.
- Récupération plus rapide que l'arthrodèse à ciel ouvert.
Lors de l’intervention, le chirurgien introduit une caméra (arthroscope) et des instruments chirurgicaux spécifiques à travers de petites incisions. Les surfaces articulaires endommagées sont préparées, et les os sont ensuite fusionnés à l’aide de vis. L’objectif est de garantir une fusion solide entre le tibia et le talus, bloquant ainsi les mouvements douloureux tout en conservant la fonction de l’ensemble du pied.
Arthrodèse à ciel ouvert
L’arthrodèse à ciel ouvert est une technique plus traditionnelle, réservée aux cas où l’arthroscopie n’est pas adaptée, comme dans les situations de déformation complexe, de fracture sévère, ou lorsque l'accès à l’articulation est nécessaire pour mieux préparer les surfaces osseuses.
Cette approche consiste à exposer l’articulation par une incision plus large, permettant une meilleure visualisation et manipulation des os. L'articulation est préparée pour la fusion et fixée à l'aide de vis, plaques ou clous selon la situation clinique. Bien que cette technique implique des incisions plus grandes, elle peut être nécessaire pour assurer un bon alignement et une fusion correcte dans les cas plus complexes.
Planification de l'intervention
Quelle que soit la technique choisie (arthroscopie ou à ciel ouvert), l’intervention est soigneusement planifiée à l’avance. Des radiographies, un scanner ou une IRM sont utilisés pour évaluer l'état des os, la déformation de l'articulation, et déterminer la meilleure approche chirurgicale.
Déroulement de la chirurgie
L’arthrodèse de cheville est réalisée sous anesthésie générale ou rachianesthésie et dure environ 1 à 2 heures, selon la complexité de l’intervention. Les surfaces articulaires endommagées sont soigneusement préparées, et les os du tibia et du talus sont fusionnés à l’aide d’implants métalliques. Cette fusion élimine les mouvements entre les os, réduisant ainsi les douleurs liées à l’arthrose ou aux traumatismes.
Après l’intervention, une immobilisation est nécessaire pour permettre la consolidation osseuse avec une botte de marche.
Récupération après arthrodèse de cheville
La récupération après une arthrodèse de cheville prend en moyenne 3 mois. Elle comprend plusieurs phases :
- Immobilisation et protection : L’appui sur la cheville opérée est souvent différé pendant les 4 à 6 premières semaines. Une botte de marche est utilisée pour maintenir l’articulation en position pendant la consolidation.
- Retour progressif à la marche : Après la phase de consolidation, l'appui progressif est réintroduit, et le patient peut reprendre ses activités normales après quelques mois, en fonction de l’évolution.
Avantages et inconvénients de l'arthrodèse de cheville
Avantages :
- Soulagement durable des douleurs : En bloquant l’articulation, l’arthrodèse élimine les mouvements douloureux.
- Résultats à long terme : La fusion osseuse est une solution stable, avec un faible risque de complications à long terme.
Option efficace pour les cas complexes : L’arthrodèse est souvent une solution de dernier recours pour les patients ayant des pathologies sévères ou des échecs de traitements antérieurs.
Inconvénients :
- Perte de mobilité : L'articulation étant fusionnée, la cheville ne peut plus bouger. Cependant, la plupart des patients constatent que les autres articulations du pied compensent cette perte.
- Risque d’arthrose dans d’autres articulations : La compensation par les articulations voisines peut, à long terme, entraîner un risque d'arthrose dans les articulations adjacentes.
Quand consulter ?
Il est conseillé de consulter un orthopédiste si vous souffrez de douleurs chroniques et sévères à la cheville qui ne répondent plus aux traitements conservateurs, ou si vous avez des séquelles de traumatismes qui limitent votre mobilité.
Prendre rendez-vous
Si vous souhaitez en savoir plus sur l’arthrodèse de cheville et ses options (arthroscopie ou chirurgie à ciel ouvert), n’hésitez pas à prendre rendez-vous pour une évaluation personnalisée.
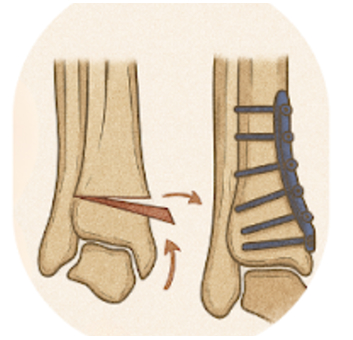
Ostéotomie Supra-Malléolaire : Réaligner la Cheville pour Préserver la Fonction Articulaire
L’ostéotomie supra-malléolaire est une intervention chirurgicale visant à corriger les désalignements de la cheville pour soulager les douleurs et prévenir la dégradation articulaire. Cette technique est souvent utilisée chez les patients souffrant de déformation de la cheville ou d’arthrose localisée, lorsque l’axe de la cheville est perturbé, provoquant une usure inégale du cartilage et des douleurs. L’objectif de l’ostéotomie est de rétablir un alignement normal de l’articulation pour mieux répartir les charges et préserver la fonction articulaire.
Indications de l’ostéotomie supra-malléolaire
L’ostéotomie supra-malléolaire est indiquée pour les patients présentant :
- Arthrose localisée : Lorsque l’arthrose est concentrée dans un seul compartiment de la cheville en raison d’un désalignement, l’ostéotomie permet de redistribuer les charges de manière équilibrée et de soulager la zone usée.
- Déformations post-traumatiques : Après une fracture de la cheville mal consolidée, l’axe de l’articulation peut être dévié, entraînant des douleurs chroniques et une usure prématurée du cartilage.
- Pieds varus ou valgus : Des déformations telles que le pied en varus (pied tourné vers l’intérieur) ou en valgus (pied tourné vers l’extérieur) peuvent provoquer une pression excessive sur certaines parties de l’articulation de la cheville, nécessitant une correction.
- Prévention de l'arthrose : Chez certains patients, l’ostéotomie peut être réalisée de manière préventive pour éviter la progression de l’arthrose en rétablissant un alignement correct avant que les dommages ne deviennent irréversibles.
Technique de l'ostéotomie supra-malléolaire
L’intervention consiste à pratiquer une coupe dans l’os du tibia, juste au-dessus de la malléole, pour corriger l'alignement de la cheville. Il existe plusieurs types d’ostéotomies en fonction du type de déformation à corriger :
- Ostéotomie de valgisation : Pour les patients avec un pied en varus, l’os est coupé et repositionné pour recentrer la cheville et éviter que le poids ne soit excessivement porté sur la partie interne du pied.
- Ostéotomie de varisation : Pour les patients avec un pied en valgus, l’os est ajusté pour corriger l’inclinaison vers l’extérieur et équilibrer la répartition des charges sur l’articulation.
Après avoir pratiqué la coupe, l’os est maintenu dans sa nouvelle position à l’aide de plaques et de vis pour garantir une consolidation stable.
Déroulement de l’intervention
L’ostéotomie supra-malléolaire est réalisée sous anesthésie générale ou locorégionale et dure en moyenne 1 à 2 heures, selon la complexité du cas. L’intervention est généralement réalisée en ambulatoire, bien que certains cas puissent nécessiter une courte hospitalisation.
Voici les principales étapes de la procédure :
- Incision : Une incision est réalisée au niveau de la cheville pour accéder au tibia.
- Coupe osseuse : Une section est pratiquée dans l’os du tibia, juste au-dessus de la malléole, pour permettre la correction de l’axe.
- Repositionnement : L’os est déplacé dans la direction nécessaire pour rétablir un alignement correct.
- Fixation : Des plaques et des vis sont placées pour maintenir l'os dans sa nouvelle position pendant la phase de consolidation.
- Fermeture : Les incisions sont refermées et la cheville est protégée par une botte de marche.
Récupération après une ostéotomie supra-malléolaire
La récupération après une ostéotomie supra-malléolaire nécessite plusieurs mois, avec une période d’immobilisation pour permettre à l’os de consolider. Le processus de récupération comprend plusieurs phases :
- Immobilisation initiale : Le patient porte une attelle ou une botte de marche pour 6 semaines, pendant lesquelles l’appui sur le pied est limité ou interdit.
- Rééducation : Après la période d’immobilisation, la rééducation est essentielle pour restaurer la mobilité de la cheville, renforcer les muscles et réapprendre à marcher correctement.
- Reprise progressive de l’appui : L’appui est réintroduit de manière progressive, sous la supervision du chirurgien et du kinésithérapeute.
- Retour aux activités : La reprise des activités sportives est généralement possible à 3 mois après l’intervention, en fonction de l'évolution de la consolidation osseuse.
Avantages et inconvénients de l'ostéotomie supra-malléolaire
Avantages :
- Préservation de l’articulation : Contrairement à l’arthrodèse (fusion articulaire), l’ostéotomie permet de préserver la mobilité naturelle de la cheville tout en soulageant les douleurs.
- Prévention de l’arthrose : En corrigeant le désalignement, l’ostéotomie prévient l’évolution de l’arthrose, évitant ainsi une usure prématurée de l’articulation.
- Solution personnalisée : L’intervention est adaptée à chaque patient en fonction de la nature et de la gravité de la déformation.
Inconvénients :
- Risques chirurgicaux : Comme toute intervention chirurgicale, l’ostéotomie comporte des risques, notamment d’infection, de mauvaise consolidation osseuse ou de raideur articulaire.
- Résultats variables : L’efficacité de l’ostéotomie dépend de la bonne consolidation de l'os et du respect du protocole de rééducation. Certains patients peuvent nécessiter des ajustements post-opératoires.
Quand consulter ?
Si vous souffrez de douleurs chroniques à la cheville en raison d’un désalignement ou d’une déformation, ou si vous présentez une usure localisée du cartilage, il est conseillé de consulter un orthopédiste. L’ostéotomie supra-malléolaire est une solution efficace pour corriger l’alignement et prévenir la dégradation de l’articulation.
Prendre rendez-vous
Si vous souhaitez en savoir plus sur l’ostéotomie supra-malléolaire et discuter des options de traitement pour rétablir l’alignement de votre cheville, n’hésitez pas à prendre rendez-vous pour une évaluation personnalisée.
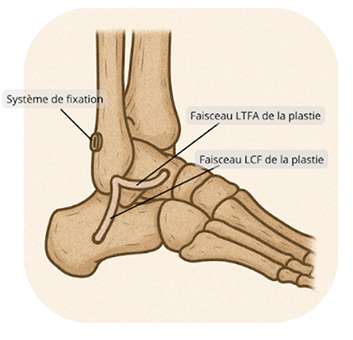
Ligamentoplastie Anatomique de Cheville sous Arthroscopie :
Restaurer la Stabilité de Votre Cheville
La ligamentoplastie anatomique de cheville est une intervention visant à restaurer la stabilité de la cheville après des entorses récidivantes associées à des lésions ligamentaires graves. Réalisée sous arthroscopie, cette chirurgie mini-invasive permet de réparer ou de remplacer les ligaments endommagés de manière précise, tout en minimisant les cicatrices et accélérant la récupération. Cette procédure est particulièrement indiquée pour les patients souffrant d'instabilité chronique de cheville, souvent causée par des entorses répétées ou une lésion des ligaments latéraux externes.
Indications pour la ligamentoplastie de cheville
La ligamentoplastie de cheville est recommandée lorsque les traitements conservateurs, tels que la rééducation ou le port de semelles orthopédiques, ne parviennent pas à stabiliser la cheville. Elle est principalement indiquée dans les cas suivants :
- Entorses récidivantes de la cheville.
- Instabilité chronique avec une sensation de "cheville qui se dérobe".
- Lésions du ligament talo-fibulaire antérieur ou du ligament calcanéo-fibulaire, souvent touchés lors des entorses.
- Risque d’arthrose à long terme en raison de la répétition des traumatismes à la cheville.
Cette intervention permet de restaurer la stabilité fonctionnelle de la cheville, réduisant le risque de nouvelles entorses et prévenant les complications à long terme.
Ligamentoplastie sous arthroscopie
La ligamentoplastie anatomique de cheville est réalisée sous arthroscopie, une technique mini-invasive qui permet d’opérer à travers de petites incisions. Cette méthode offre plusieurs avantages :
- Moins de traumatismes pour les tissus environnants.
- Cicatrices réduites et récupération plus rapide.
- Visualisation précise des structures articulaires grâce à une petite caméra (arthroscope) introduite dans l’articulation.
- Meilleure gestion des lésions associées, comme les lésions cartilagineuses, qui peuvent être traitées pendant la même intervention.
Technique chirurgicale : ligamentoplastie anatomique
Lors de la ligamentoplastie anatomique de cheville, le chirurgien va reconstruire les ligaments latéraux externes de la cheville à l’aide de greffons tendineux. En général, le greffon est prélevé sur l’un des tendons du patient, comme le tendon du gracilis ou le semi-tendineux, des ischio jambiers, utilisés également pour les reconstructions du ligament croisé au genou.
L’objectif de cette technique est de reproduire l’anatomie naturelle des ligaments afin de restaurer une stabilité optimale de la cheville.
Déroulement de la chirurgie
La ligamentoplastie anatomique de cheville est réalisée sous anesthésie générale ou locorégionale et dure environ 1 heure, selon la complexité des lésions et la technique utilisée. Grâce à l’arthroscopie, les incisions sont limitées et la récupération est plus rapide qu’avec une chirurgie traditionnelle à ciel ouvert.
L’intervention se déroule généralement en ambulatoire, permettant aux patients de rentrer chez eux le jour même de l’opération.
Récupération après ligamentoplastie de cheville
La récupération après une ligamentoplastie anatomique de cheville est progressive et comprend plusieurs étapes :
- Immobilisation : Après l’intervention, une attelle est généralement portée pendant 3 semaines pour protéger la cheville opérée et permettre au greffon de cicatriser.
- Rééducation : La rééducation est essentielle pour renforcer les muscles autour de la cheville et restaurer la mobilité articulaire. Elle commence en général directement après l’intervention.
- Retour au sport : La reprise des activités sportives est possible après 1 mois, selon l’évolution du patient et le respect du programme de rééducation.
Avantages de la ligamentoplastie sous arthroscopie
- Reconstruction anatomique des ligaments latéraux de la cheville, par rapport aux techniques anciennes utilisant les tendons fibulaires, qui sont également des stabilisateurs de cheville. Ces techniques modifient la dynamique naturelle de cheville, contrairement à la ligamentoplastie anatomique, qui cherche à préserver l’anatomie d’origine.
- Mini-invasif : Réduction des cicatrices et des douleurs post-opératoires grâce aux petites incisions arthroscopiques.
- Précision chirurgicale : La caméra arthroscopique permet une visualisation directe de l’articulation, garantissant une réparation optimale des ligaments.
- Récupération plus rapide : Par rapport à une chirurgie traditionnelle à ciel ouvert, la récupération est accélérée, avec un retour aux activités plus rapide.
- Réduction des récidives : La reconstruction anatomique des ligaments réduit le risque d'entorses récidivantes et améliore la stabilité à long terme.
Quand consulter ?
Si vous souffrez de cheville instable ou avez des entorses répétées malgré une rééducation appropriée, il est conseillé de consulter un orthopédiste pour évaluer la nécessité d'une ligamentoplastie. L'instabilité chronique peut provoquer des douleurs persistantes et augmenter le risque de lésions supplémentaires, comme l'arthrose.
Prendre rendez-vous
Si vous souhaitez en savoir plus sur la ligamentoplastie anatomique de cheville sous arthroscopie et discuter des options de traitement pour restaurer la stabilité de votre cheville, n’hésitez pas à prendre rendez-vous pour une consultation personnalisée.
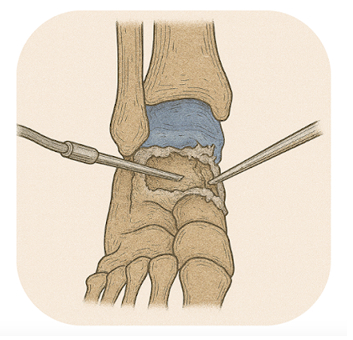
Traitement Chirurgical des Lésions Ostéochondrales du Talus :
Arthroscopie et Ostéotomie Malléolaire
Les lésions ostéochondrales du talus (LODA) regroupent un ensemble de lésions touchant le cartilage et l'os sous-jacent du talus, l'un des principaux os de la cheville. Ces lésions peuvent être causées par un traumatisme, comme une entorse de cheville, ou par un défaut de vascularisation de l'os (ostéonécrose). Elles provoquent des douleurs, une gêne lors de la marche, et peuvent évoluer vers l'arthrose si elles ne sont pas traitées correctement. Le traitement chirurgical des LODA peut être réalisé sous arthroscopie ou, dans les cas plus complexes, à ciel ouvert avec ostéotomie malléolaire pour accéder à la zone lésée.
Indications pour la chirurgie des lésions ostéochondrales du talus
Le traitement chirurgical est envisagé lorsque les traitements conservateurs (repos, rééducation, infiltrations) ne parviennent pas à soulager les symptômes ou lorsque la lésion ostéochondrale est importante. Les principales indications incluent :
- Douleurs chroniques à la cheville, résistantes aux traitements médicaux.
- Blocages articulaires ou perte de mobilité liée à la présence de fragments cartilagineux détachés.
- Risque d'arthrose de cheville en cas de lésions non traitées.
- Fracture ostéochondrale visible à l’imagerie (IRM, scanner) nécessitant un nettoyage articulaire ou une réparation.
Traitement sous arthroscopie
L'arthroscopie est une technique mini-invasive qui permet de traiter les lésions ostéochondrales de manière précise et avec un traumatisme minimal pour les tissus environnants. Elle est généralement indiquée pour les lésions de petite taille, facilement accessibles, et situées dans des zones bien visibles à travers une arthroscopie.
Technique arthroscopique
La procédure se déroule sous anesthésie générale ou locorégionale, et consiste à insérer une petite caméra (arthroscope) dans l'articulation de la cheville à travers de petites incisions. À l’aide d’instruments spécialisés, le chirurgien peut réaliser plusieurs gestes en fonction de la nature de la lésion :
- Débridement : Nettoyage de la lésion en enlevant les fragments de cartilage ou d’os endommagés.
- Forages multiples : Technique de micro-perforations (ou micro-fractures) pour stimuler la cicatrisation et régénérer le cartilage en permettant au sang et aux cellules de l’os sous-jacent de former une nouvelle couche de cartilage.
- Fixation : Dans les cas où des fragments de cartilage sont détachés mais encore viables, ceux-ci peuvent être fixés à l’aide de petites vis.
L'arthroscopie permet une récupération plus rapide grâce à des cicatrices réduites et un traumatisme limité.
Ostéotomie malléolaire pour les cas complexes
Dans les cas où la lésion ostéochondrale est située dans une zone difficilement accessible par arthroscopie, notamment à la face postérieure du talus, une approche chirurgicale à ciel ouvert avec une ostéotomie malléolaire peut être nécessaire. Cette technique consiste à sectionner de manière temporaire une partie de la malléole interne (tibia) ou externe (fibula) pour permettre un meilleur accès à la lésion et ainsi réaliser un traitement plus complet.
Technique à ciel ouvert avec ostéotomie malléolaire
L’intervention se déroule sous anesthésie générale, et implique une incision plus large au niveau de la cheville. Le chirurgien sectionne la malléole pour exposer la lésion ostéochondrale sur le talus. Ensuite, plusieurs gestes peuvent être réalisés :
- Débridement : Comme dans l’arthroscopie, le nettoyage de la lésion permet de retirer les fragments endommagés.
- Greffe osseuse : Dans les cas où la lésion a provoqué une perte importante de substance osseuse, une greffe osseuse peut être réalisée pour combler le vide et permettre une cicatrisation adéquate.
- Réparation du cartilage : Une greffe cartilagineuse peut également être effectuée pour restaurer la surface articulaire.
Une fois la lésion traitée, la malléole est ré-alignée et fixée à l’aide de vis ou de plaques métalliques pour assurer une bonne consolidation. La cheville est ensuite immobilisée pendant la phase de récupération.
Récupération après la chirurgie
La récupération après le traitement des lésions ostéochondrales du talus dépend de la technique utilisée (arthroscopie ou à ciel ouvert avec ostéotomie malléolaire) et de la gravité de la lésion.
- Après une arthroscopie, la récupération est généralement plus rapide. Le patient peut souvent commencer à marcher avec des béquilles et une botte de protection dès les premiers jours post-opératoires. La rééducation est essentielle pour restaurer la mobilité et renforcer les muscles. La reprise des activités sportives est possible après 3 mois.
- Après une ostéotomie malléolaire, la récupération est plus longue en raison de l'importance de l'intervention. Une immobilisation de 6 semaines est souvent nécessaire pour permettre la consolidation osseuse de la malléole. Le patient doit éviter de poser le pied pendant cette période. La reprise des activités sportives est envisageable
Avantages et inconvénients
Avantages de l’arthroscopie :
- Technique mini-invasive avec un temps de récupération plus rapide.
- Réduction des douleurs post-opératoires et des cicatrices visibles.
- Moins de risque d’infection et de complications par rapport à une chirurgie à ciel ouvert.
Avantages de l’ostéotomie malléolaire :
- Meilleur accès aux lésions complexes ou mal localisées.
- Possibilité d’effectuer des greffes osseuses et cartilagineuses pour restaurer l’articulation.
Inconvénients :
- Temps de récupération plus long pour l’ostéotomie malléolaire.
- Immobilisation plus importante avec un risque de raideur articulaire.
Quand consulter ?
Si vous souffrez de douleurs persistantes à la cheville après une entorse ou un traumatisme, il est conseillé de consulter un orthopédiste. Un diagnostic précoce des lésions ostéochondrales permet une prise en charge rapide et efficace, évitant ainsi l’évolution vers l’arthrose de cheville.
Prendre rendez-vous
Si vous souhaitez en savoir plus sur le traitement des lésions ostéochondrales du talus par arthroscopie ou chirurgie à ciel ouvert, n’hésitez pas à prendre rendez-vous pour une consultation personnalisée.

Prendre rendez-vous avec le Dr Sébastien NICOULES
Pour prendre rendez-vous avec le Docteur Sébastien Nicoules, chirurgien orthopédiste, plusieurs options sont à votre disposition. Vous pouvez appeler directement le secrétariat du docteur NICOULES au 01 84 20 16 90, ou prendre rendez-vous en ligne via Doctolib. Le Docteur Nicoules propose également des téléconsultations pour les patients ne pouvant se déplacer.
Que ce soit pour une première consultation ou un suivi post-opératoire, chaque rendez-vous est planifié afin de garantir une prise en charge personnalisée et adaptée à vos besoins.
