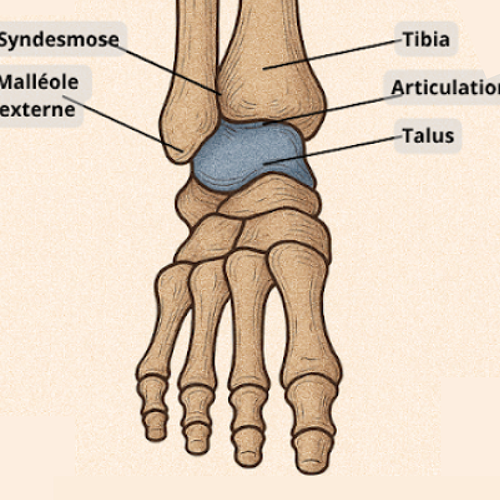
Cheville
L’articulation de la cheville est formée par la jonction de trois os : le tibia et la fibula (os de la jambe) ainsi que le talus.
Il s’agit de la plus petite articulation supportant l'intégralité du poids du corps. De fait, toute lésion à cet endroit peut être particulièrement handicapante.
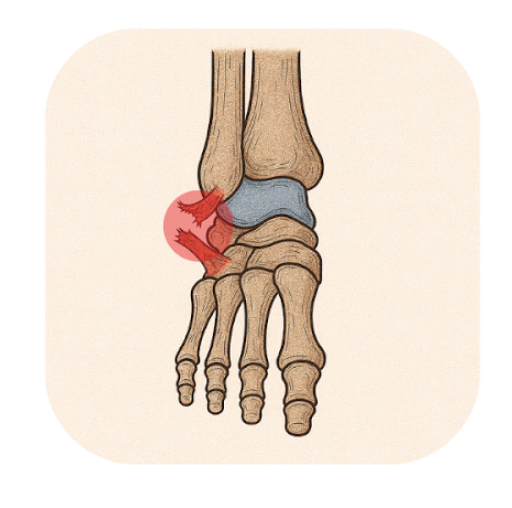
Entorses de cheville
Qu’est ce qu’une entorse de cheville ?
L’entorse de la cheville est l’un des traumatismes les plus courants. Elle peut varier en gravité, allant d’une simple élongation à une rupture complète des ligaments. Les ligaments les plus fréquemment touchés sont les ligaments latéraux, notamment le ligament talo-fibulaire antérieur et le ligament calcanéo-fibulaire, souvent comparés au ligament croisé antérieur du genou en termes de fonction stabilisatrice.
Lors d’un premier épisode d’entorse, une rééducation précoce et spécifique permet généralement d’éviter toute séquelle. Toutefois, une rééducation inadéquate ou une immobilisation prolongée peuvent entraîner des douleurs persistantes ou des entorses récidivantes, créant ainsi une instabilité chronique de la cheville.
Diagnostic
Le diagnostic de l’entorse de la cheville est principalement clinique, basé sur les symptômes après un traumatisme évocateur. Un examen clinique et, si nécessaire, une radiographie peuvent confirmer l'entorse et éliminer une fracture. Dans certains cas, la cheville peut enfler de manière significative après l’entorse, formant un hématome en "œuf de pigeon", un signe possible de rupture ligamentaire.
Il est nécessaire de consulter au plus tard dans la semaine suivant le traumatisme afin de confirmer le diagnostic d’entorse et de prescrire le traitement adapté.
Le point le plus important du traitement de l’entorse de cheville est la rééducation. Elle doit être débutée le plus tôt possible après l’accident, afin d’accélérer la récupération et de permettre un sevrage rapide de l’attelle. Elle s’intéressera surtout à récupérer l’équilibre (rééducation proprioceptive).
Le traitement de la douleur de l’entorse de cheville passe par une immobilisation courte, du glaçage et la surélévation de la cheville lésée.
Il n’existe que de rares indications chirurgicales en cas d’entorse de cheville.
En effet, même en cas de rupture ligamentaire, la rééducation proprioceptive suffira à récupérer une cheville stable et indolore.
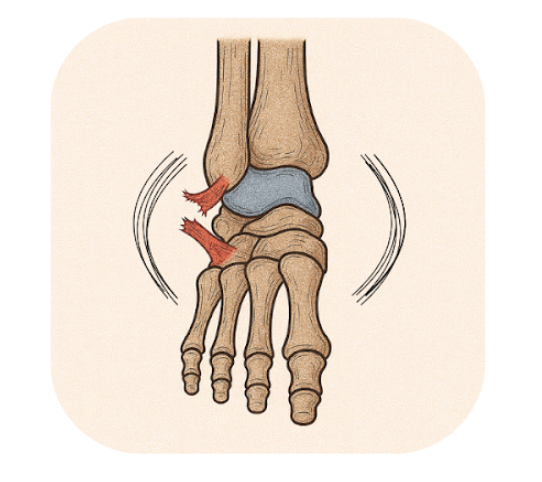
Instabilité chronique de la cheville
Qu’est-ce que l’instabilité chronique de la cheville ?
Après un premier épisode d’entorse de cheville, la récupération est généralement complète. Cependant, dans environ 10 % des cas, notamment si l’entorse a été négligée ou si la rééducation n’a pas été bien menée, la cheville peut ne plus offrir un appui stable, que ce soit lors de la pratique sportive ou dans la vie quotidienne. Ce phénomène est appelé instabilité de la cheville.
L’instabilité peut se manifester par une sensation d’inconfort, une impression que la cheville « ne tient pas bien », ou des entorses récidivantes. En plus d’altérer les capacités sportives, cette instabilité chronique peut augmenter le risque de développer une arthrose précoce de la cheville. Chaque épisode d’entorse, même mineur, peut endommager le cartilage et entraîner une dégénérescence articulaire.
L’instabilité chronique de la cheville, tout comme une rupture du ligament croisé antérieur, ne doit donc pas être prise à la légère et nécessite une prise en charge appropriée.
Diagnostic
Le diagnostic de l’instabilité chronique de la cheville repose principalement sur un examen clinique. L’histoire de la pathologie retrouve souvent un antécédent d’entorse de cheville qui n’a pas bénéficié d’une rééducation adaptée. Le patient rapporte alors des entorses récidivantes, une sensation de fragilité ou d’incertitude dans ses appuis, et une gêne croissante dans certaines situations, comme marcher sur une pente inclinée, ce qui évoque le signe du trottoir.
Lors de l’examen clinique, le praticien recherche une mobilité excessive de la cheville, causée par des lésions ligamentaires. Ce phénomène est appelé tiroir antéro-postérieur.
Une IRM est souvent prescrite pour confirmer les lésions ligamentaires. En cas d’instabilité chronique, il est courant de constater une rupture des ligaments tibio-fibulaire antérieur et calcanéo-fibulaire. L’IRM permet également de détecter d’éventuelles lésions cartilagineuses associées, responsables de douleurs chroniques.
Tout patient présentant une instabilité chronique de cheville (entorses récidivantes, fragilité de cheville, inconfort lors des appuis) doit être amené à consulter un orthopédiste. Le diagnostic d’instabilité chronique de cheville sera alors posé, et des examens complémentaires seront prescrit.
Selon le cas, un traitement médical peut être entrepris, ou une chirurgie proposée d’emblée.
Le traitement médical de l’instabilité chronique de cheville repose sur la rééducation proprioceptive afin de récupérer l’équilibre et de tenter de stabiliser la cheville. Les résultats de la rééducation réalisée à distance de la première entorse sont néanmoins moins bons que si elle est réalisée d’emblée.
Des semelles orthopédiques peuvent éventuellement être prescrites afin d’améliorer l’appui au sol si ce dernier favorise l’instabilité de cheville, comme par exemple en cas de varus de l’arrière pied.
Devant la persistance d’une instabilité de cheville survenant à la pratique sportive ou dans les activités de la vie quotidienne après rééducation, une opération est proposée.
La chirurgie est réalisée en ambulatoire (entrée et sortie le jour même), sous arthroscopie.
L’objectif est de remplacer les ligaments tibio fibulaire antérieur et calcanéo fibulaire rompus par une greffe prélevée au dépend du gracilis au niveau du genou (un des tendons ischio jambiers). Le prélèvement d’un ischio jambier n’est pas responsable de séquelle fonctionnelle. L’arthroscopie permet également de rechercher et de traiter des lésions associées visibles à l’IRM, notamment au niveau du cartilage en cas d’instabilité chronique évoluant depuis plusieurs années.
La convalescence après l’intervention est d’environ 1 mois pendant laquelle une attelle utilisée pour les entorses de cheville sera portée les deux premières semaines. Un retour au sport progressif est possible après 2 mois environ.
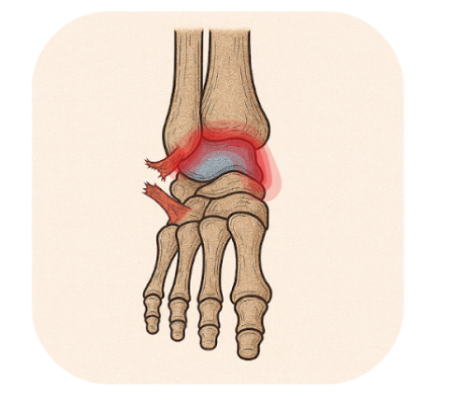
Cheville douloureuse après une entorse
Qu’appelle t-on une cheville douloureuse après une entorse ?
La récupération après une entorse de cheville dure habituellement entre 1 et 2 mois. Cependant, dans de rares cas, des douleurs peuvent persister malgré un traitement bien conduit. Si les douleurs persistent au-delà de 2 mois, une exploration approfondie est nécessaire pour identifier les causes sous-jacentes. Les principales lésions retrouvées sont :
- Lésions ligamentaires supplémentaires : Notamment au niveau de la syndesmose (ligament tibio-fibulaire antéro-inférieur).
- Lésions du cartilage de la cheville : Comme une fracture, une lésion cartilagineuse peut provoquer des douleurs persistantes.
- Conflit antérieur de cheville : Une cicatrisation excessive peut entraîner la formation de fibrose à l'avant de la cheville, causant des douleurs lors des mouvements extrêmes.
- Conflit postérieur de cheville : De la fibrose à l’arrière de la cheville peut également provoquer des douleurs dans les mouvements extrêmes.
Diagnostic
Le diagnostic des douleurs chroniques après une entorse de cheville repose sur un examen clinique et des examens d’imagerie, tels que des radiographies. Une IRM est souvent nécessaire pour identifier précisément les lésions en cause.
Il est recommandé de consulter un spécialiste si les douleurs de cheville persistent plus de 2 mois après une entorse.
Le traitement des douleurs chroniques de la cheville dépend des lésions identifiées par l'IRM. Les options de traitement incluent :
- Rééducation pour restaurer la mobilité et la stabilité.
- Semelles orthopédiques pour améliorer l’appui et soulager la cheville.
- Infiltrations pour réduire l'inflammation et la douleur.
La chirurgie n'est envisagée que si le traitement médical ne parvient pas à soulager les douleurs. Différentes techniques peuvent être employées selon les lésions observées. La plupart des interventions peuvent être réalisées sous arthroscopie, ce qui permet une convalescence plus rapide et moins invasive qu'une chirurgie à ciel ouvert.
Les lésions ostéochondrales du talus (LODA)
Qu’est-ce qu’une lésion ostéochondrale du talus ?
Les lésions ostéochondrales du dôme de l’astragale (ou talus) regroupent les atteintes articulaires de la cheville touchant cet os, en dehors de l’arthrose. Le talus est particulièrement sensible aux lésions ostéochondrales en raison de sa faible vascularisation. Ces lésions se divisent en trois types principaux :
- Fractures : Souvent causées par un traumatisme, comme une entorse.
- Ostéonécrose : Une défaillance de la circulation sanguine dans l’os entraîne un infarctus osseux, provoquant la dégradation progressive de l’os.
- Géodes : Des cavités ou trous dans l’os du talus qui peuvent précéder l’apparition d’une arthrose due à une surpression articulaire.
L'évolution des LODA peut mener à un décollement du cartilage du talus, et à terme, au développement de l'arthrose de cheville.
Diagnostic
Le diagnostic de LODA est souvent suspecté en présence de douleurs à la cheville, pouvant s’accompagner d’un gonflement articulaire. Ces douleurs sont principalement de type inflammatoire, survenant au repos, mais elles peuvent aussi apparaître lors de l’utilisation de la cheville (douleurs mécaniques).
Une IRM est souvent utilisée pour confirmer le diagnostic, mais un arthroscanner peut parfois être prescrit pour mieux caractériser la lésion. L’arthroscanner a l’avantage de permettre également une injection intra-articulaire pour traiter la douleur.
Une consultation avec un orthopédiste est recommandée lorsque ces douleurs deviennent invalidantes au quotidien ou lors de la pratique sportive. Une consultation précoce permet de diagnostiquer la LODA avant l'apparition de l'arthrose, offrant ainsi la possibilité de ralentir l'évolution de la pathologie.
Le traitement médical des LODA repose sur le port de semelles orthopédiques pour soulager la pression sur la cheville et la réalisation d’infiltrations pour atténuer les douleurs.
Le traitement chirurgical vise à soulager les douleurs et à ralentir, voire stopper, la progression de la pathologie vers l’arthrose. Plusieurs options chirurgicales sont envisageables :
- Greffes osseuses, et si nécessaire, greffes de cartilage lorsque le cartilage est également endommagé.
- Dans certains cas, un simple nettoyage de l’articulation ou la fixation d’un fragment cartilagineux libre avec une vis peut être suffisant pour stabiliser la cheville.
Cette intervention est souvent réalisée sous arthroscopie, en particulier lorsque la lésion est de petite taille. Cela permet une approche mini-invasive, réduisant ainsi les temps de récupération et les complications post-opératoires. D’où l’importance d’un diagnostic précoce et d’un suivi régulier pour limiter l’évolution de la LODA.
Arthrose de cheville
Qu’est ce qu’une arthrose de la cheville ?
L'arthrose de la cheville, aussi appelée arthrose tibio-talienne ou talo-crurale, est une dégénérescence du cartilage de l'articulation, pouvant aller jusqu'à sa disparition complète, exposant ainsi l'os sous-jacent. À ce stade, les mouvements de la cheville se font "os contre os", provoquant des douleurs intenses et limitant la mobilité, un peu comme une voiture roulant sur ses jantes.
Les causes les plus fréquentes d'arthrose de la cheville sont les séquelles de traumatismes, tels que des fractures ou des entorses répétées. Des maladies inflammatoires, comme la polyarthrite rhumatoïde, peuvent également détruire le cartilage. Enfin, des troubles de la statique du pied, tels que les pieds plats ou creux, peuvent à long terme provoquer l'arthrose.
Diagnostic
Les symptômes évocateurs de l'arthrose de la cheville sont :
- Douleur : généralement à l’avant de la cheville, elle peut survenir au repos (douleur inflammatoire) ou lors de l’utilisation (douleur mécanique).
- Raideur : une limitation des mouvements de la cheville, qui peut aussi provoquer une déformation de la cheville en varus, forçant la marche sur le bord latéral du pied.
Le diagnostic repose principalement sur des radiographies, qui révèlent la disparition du cartilage ou des anomalies osseuses telles que la destruction (géode) ou la condensation osseuse, et la formation d'excroissances (ostéophytes).
Une consultation avec un orthopédiste est nécessaire lorsque les symptômes deviennent handicapants au quotidien ou lors d’activités sportives. Un diagnostic précoce permet de proposer des traitements pouvant ralentir l’évolution de l’arthrose et ainsi préserver l’articulation.
À un stade précoce, l’arthrose de la cheville peut être traitée par :
- Hygiène de vie adaptée.
- Port de semelles orthopédiques sur mesure.
- Rééducation.
- Infiltrations intra-articulaires de médicaments :
- Corticoïdes : pour réduire l’inflammation et soulager la douleur.
- Acide hyaluronique : pour lubrifier l’articulation et améliorer les propriétés mécaniques du liquide articulaire.
Il existe deux types de traitements chirurgicaux pour l’arthrose de la cheville :
- Traitements conservateurs :
- Arthroscopie : Une procédure mini-invasive qui permet de nettoyer l'articulation en retirant les débris osseux et en remplaçant le liquide articulaire inflammatoire. Cela soulage les douleurs arthrosiques. La marche est possible immédiatement après l’intervention, sans immobilisation prolongée.
- Ostéotomies correctrices : Cette technique permet de modifier l’axe mécanique de la cheville pour réduire la pression sur la zone touchée par l’arthrose. L’intervention peut se faire au niveau du tibia (ostéotomie supra-malléolaire) ou au niveau du calcanéum. Une botte de marche est nécessaire pendant 6 semaines, avec reprise progressive de l’appui.
- Remplacement ou fusion de l'articulation :
- Arthroplastie de la cheville : Cette intervention remplace l’articulation de la cheville par une prothèse, permettant de conserver la mobilité. Cependant, cette solution n’est pas applicable à toutes les formes d’arthrose, et les prothèses ont une durée de vie limitée (environ 10 ans). Une botte de marche est portée pendant 3 semaines, avec rééducation après cette période.
- Arthrodèse de la cheville : Cette intervention consiste à fusionner l'os tibial avec le talus, bloquant ainsi l'articulation. Bien que cette technique entraîne une perte de mobilité, les autres articulations du pied compensent partiellement ce blocage, offrant une certaine flexibilité. Après l'intervention, une immobilisation est nécessaire pendant 2 à 3 mois, dont 1 à 2 mois sans appui.

Prendre rendez-vous avec le Dr Sébastien NICOULES
Pour prendre rendez-vous avec le Docteur Sébastien Nicoules, chirurgien orthopédiste, plusieurs options sont à votre disposition. Vous pouvez appeler directement le secrétariat du docteur NICOULES au 01 84 20 16 90, ou prendre rendez-vous en ligne via Doctolib. Le Docteur Nicoules propose également des téléconsultations pour les patients ne pouvant se déplacer.
Que ce soit pour une première consultation ou un suivi post-opératoire, chaque rendez-vous est planifié afin de garantir une prise en charge personnalisée et adaptée à vos besoins.
